خون از مایعی به نام پلاسما و انواع مختلف سلول تشکیل شده است. در بدن یک انسان بالغ به طور متوسط در حدود ۵ تا ۶ لیتر خون وجود دارد که این مقدار در مردان بیشتر از زنان است. خون ویژگیها و عملکردهای مختلفی دارد که در این مطلب به آنها میپردازیم.
خون در کجا یافت میشود؟
خون در رگهای خونی یافت میشود. رگهای خونی شامل سرخرگها، سیاهرگها و مویرگها هستند که خون را به هر قسمت از بدن انسان انتقال میدهند. خون توسط قلب پمپ میشود و از طریق رگهای خونی به بخشهای مختلف بدن انتقال مییابد.
ترکیبات سازنده خون انسان
خون از سلولهای مختلف خونی تشکیل شده که درون مایعی به نام پلاسما شناور هستند. در ادامه به معرفی انواع سلولهای خونی، ویژگیها و عملکردهای آنها میپردازیم.
سلولهای خونی
سلولهای خونی که در حدود ۴۰ درصد از حجم خون را به خود اختصاص دادهاند، در زیر میکروسکوپ قابل مشاهده هستند. سلولهای خونی به سه نوع اصلی تقسیم میشوند که عبارتند از:
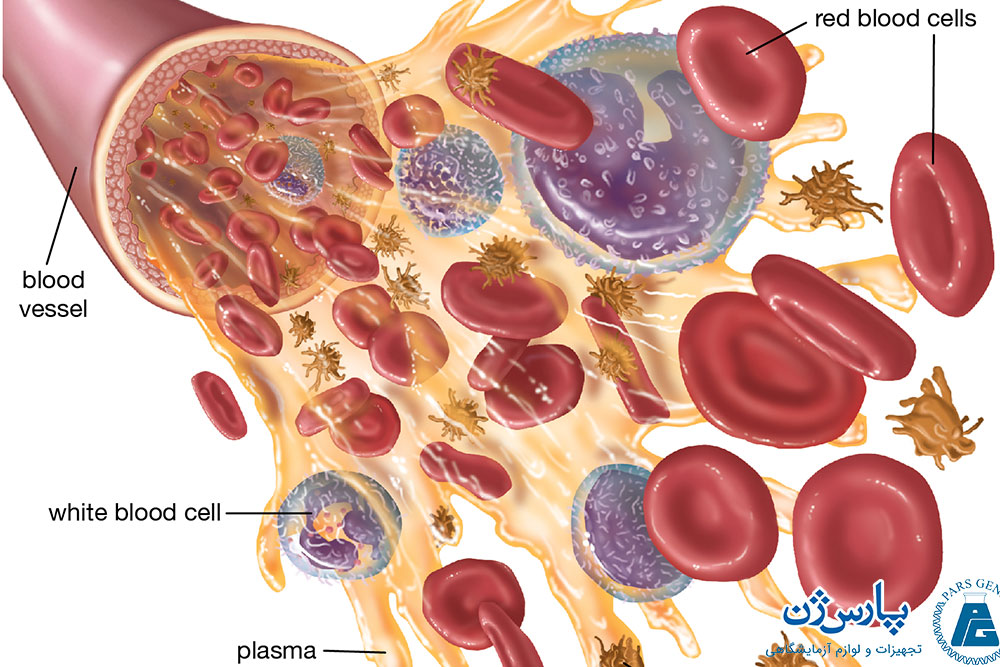
گلبولهای قرمز (Red blood cells)
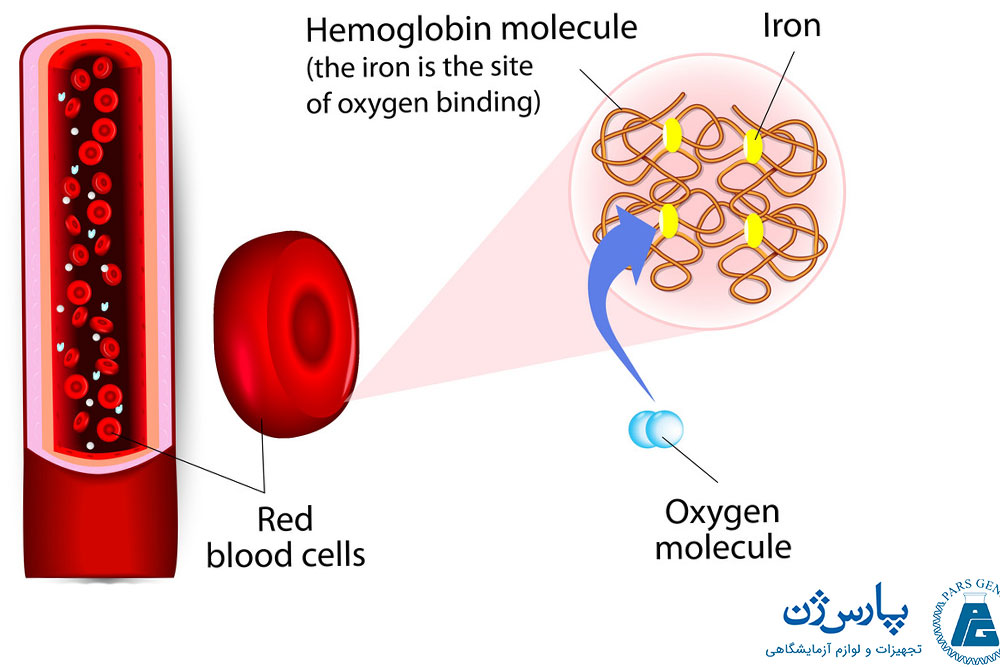
گلبولهای قرمز خون که به «اریتروسیتها» (erythrocytes) نیز معروف هستند، مسئول رنگ قرمز خون به شمار میآیند. یک قطره خون در حدود پنج میلیون گلبول قرمز دارد. برای جایگزینی سلولهای قدیمی که در حال تجزیه هستند، یک منبع دائمی تولید گلبولهای قرمز جدید مورد نیاز است. روزانه میلیونها گلبول قرمز در بدن ساخته میشوند. گلبولهای قرمز حاوی ترکیب پروتئینی به نام «هموگلوبین» (haemoglobin) هستند. پروتئین هموگلوبین درون گلبولهای قرمز به اکسیژن متصل شده و به این ترتیب گلبولهای قرمز خون میتوانند اکسیژن را از ریهها به تمام قسمتهای بدن منتقل کنند. درصد حجمی گلبولهای قرمز خون به کل حجم خون را با شاخصی به نام هماتوکریت تعریف میکنند که این مقدار در مردان بیشتر از زنان است و در حالت طبیعی به میزان۴۰ تا ۵۰ درصد خون اندازهگیری میشود.
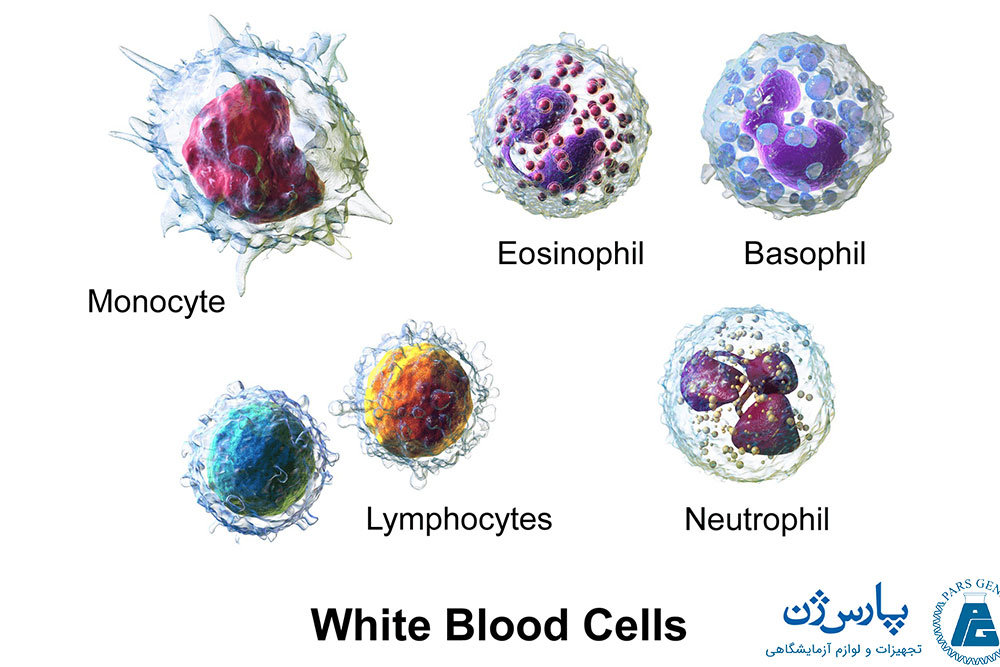
گلبولهای سفید (White blood cells)
گلبولهای سفید خون که به لکوسیتها (leukocytes) معروف هستند، انواع مختلفی دارند که از جمله این گلبولهای سفید میتوان به «نوتروفیلها» (neutrophils)، «لنفوسیتها» (lymphocytes)، «ائوزینوفیلها» (eosinophils)، «مونوسیتها» (monocytes) و «بازوفیلها» (basophils) اشاره کرد. انواع گلبولهای سفید بخشی از سیستم ایمنی بدن را تشکیل میدهند. نقش اصلی آنها دفاع از بدن در برابر انواع عوامل عفونی و پاتوژنها است. نوتروفیلها، میکروبها (باکتریها) را میتوانند در خود به دام انداخته و آنها را با ترکیبات و آنزیمهایی ویژهای که دارند، از بین ببرند. ائوزینوفیلها و مونوسیتها همچنین با بلعیدن ذرات خارجی و بیگانه که وارد بدن شدند، به عنوان بخشی از سیستم ایمنی بدن فعالیت میکنند. بازوفیلها در زمان بروز التهاب در بدن وارد عمل میشوند. وجود التهاب باعث افزایش نفوذپذیری رگهای خونی میشود که همین امر به سلولهای سفید خون تخصصی کمک میکند تا بتوانند به محل مورد نیاز (محل ملتهب شده) برسند. لنفوسیتها عملکردهای مختلفی دارند؛ آنها به ویروسها و میکروبهای دیگر (پاتوژنها) حمله میکنند و همچنین میتوانند آنتی بادیهایی را تولید کنند که به از بین بردن پاتوژنهای اختصاصی کمک میکنند.
پلاکتها (Platelets)
پلاکتها که به آنها «ترومبوسیتها» (thrombocytes) نیز میگویند، ذرات سلولی هستند که برای جلوگیری و توقف خونریزی با پروتئینهای لخته کننده خون در تعامل هستند. در حالت طبیعی در هر میکرولیتر خون بین ۱۵۰٫۰۰۰ تا ۴۰۰٫۰۰۰ پلاکت وجود دارند.
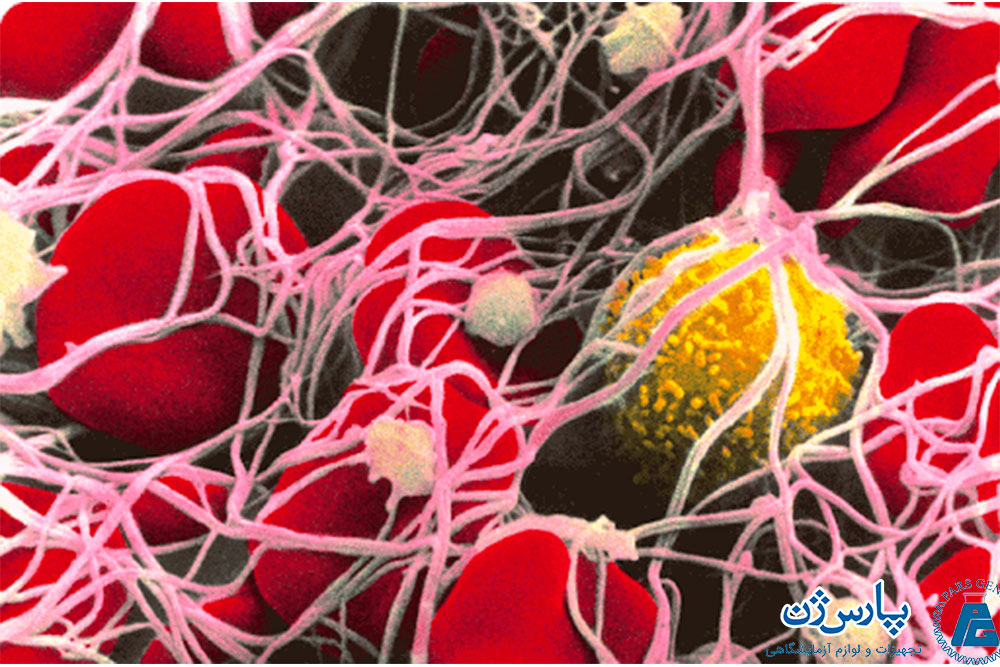
گلبولهای قرمز، گلبولهای سفید و پلاکتها قبل از ورود به جریان خون در مغز استخوان تولید میشوند.
پلاسما (Plasma)
پلاسما بخش مایع خون را تشکیل میدهد و حدود ۶۰ درصد از حجم خون را به خود اختصاص داده است. پلاسما عمدتا از آب ساخته میشود، اما در این مایع پروتئینهای مختلف و مواد شیمیایی دیگری نیز وجود دارند که از جمله آنها میتوان به موارد زیر اشاره کرد:
- هورمونها
- آنتی بادیها
- آنزیمها
- گلوکز
- ذرات چربی
- نمک
هنگامی که خون از بدن شما خارج میشود (یا یک نمونه خون به درون یک لوله شیشهای آزمایش گرفته میشود) سلولها و پروتئینهای خاصی از پلاسما برای ایجاد لخته در کنار هم قرار میگیرند. مایع شفاف باقیمانده از خون «سرم» (serum) نامیده میشود. تفاوت اصلی میان سرم خون و پلاسما، عدم وجود پروتئینهای انعقادی در سرم است، سایر پروتئینها و فاکتورهای خونی مانند آنزیمها، هورمونها و آنتیبادیها در سرم خون وجود دارند.
عملکرد خون
خون مهمترین مایع درون بدن است که تمام فعالیتهای حیاتی را تحت کنترل دارد. خون عملکردهای مختلفی در بدن بر عهده دارد. این عملکردها شامل موارد زیر است:
- انتقال: خون وظیفه حمل و انتقال اکسیژن از ریهها به سلولهای بدن را بر عهده دارد و از سویی دیگر دی اکسید کربن را از سلولهای بدن گرفته تا آنها را به ریهها برای خروج از بدن در بازدم هدایت کند. علاوه بر این، خون حامل مواد مغذی، هورمونها و آنتی بادیهای مختلف است و همچنین وظیفه دفع مواد زائد سلولها را برعهده دارد.
تنظیم و حفظ شرایط بدن: خون به حفظ تعادل شرایط اسیدی و قلیایی بدن کمک میکند. همچنین در تنظیم دمای بدن نقش دارد. افزایش مقدار جریان خون در نزدیکی پوست به بدن کمک میکند تا گرما از دست بدهد.
مکانیسم ایمنی و حفاظتی: گلبولهای سفید موجود در خون به میکروبهای مهاجم (باکتریها) و سایر عوامل بیماریزا حمله کرده و آنها را از بین میبرند. از سویی دیگر پلاکتها از خونریزی و از دست دادن بیش از حد خون پس از جراحت جلوگیری کرده و به این ترتیب از بدن محافظت میکنند.
محل ساخت سلولهای خونی
خون در بخشهای مختلفی از بدن تولید میشوند و این بخشها به عنوان سلولهای خونساز شناخته میشوند. در این بخش به معرفی و بررسی عملکرد هر یک از این سلولهای خونساز میپردازیم.
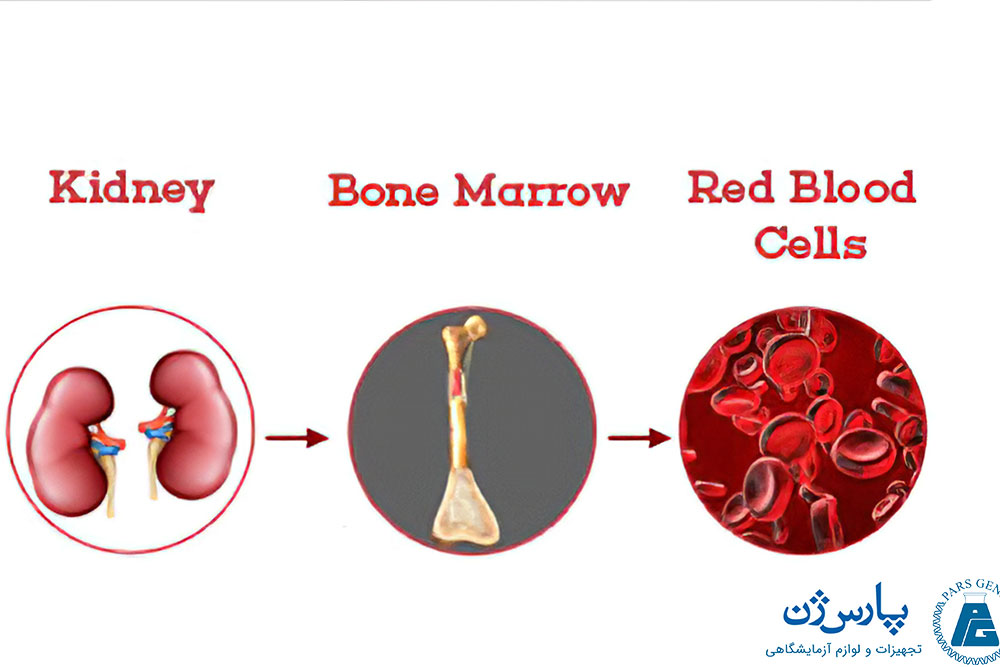
مغز استخوان
سلولهای خونی توسط سلولهای بنیادی در مغز استخوان ساخته میشوند. مغز استخوان ماده نرم و اسفنج مانندی است که در مرکز استخوانها قرار دارد. استخوانهای بزرگ و پهن مانند استخوان لگن و استخوان سینه (استرنم) دارای بیشترین میزان مغز استخوان هستند. بدن برای ساخت سلولهای خونی به طور مداوم، به یک مغز استخوان سالم نیاز دارد. در تولید سلولهای خونی علاوه بر مغز استخوان، بدن به دریافت آهن و ویتامینهای خاص از رژیم غذایی نیز احتیاج دارد.
سلولهای بنیادی
سلولهای بنیادی سلولهای نابالغ (اولیه) هستند. دو نوع اصلی از سلولهای بنیادی در مغز استخوان وجود دارند که به آنها سلولهای بنیادی «میلوئید» (myeloid) و «لنفوئید» (lymphoid) گفته میشود. این دو گروه، از سلولهای بنیادی معمولی ابتداییتر به نام «سلولهای بنیادی پرتوان» (pluripotent stem cells) ناشی میشوند. این سلولهای بنیادی به این دلیل پرتوان نامیده میشوند که میتوانند انواع مختلف سلول را تشکیل دهند.
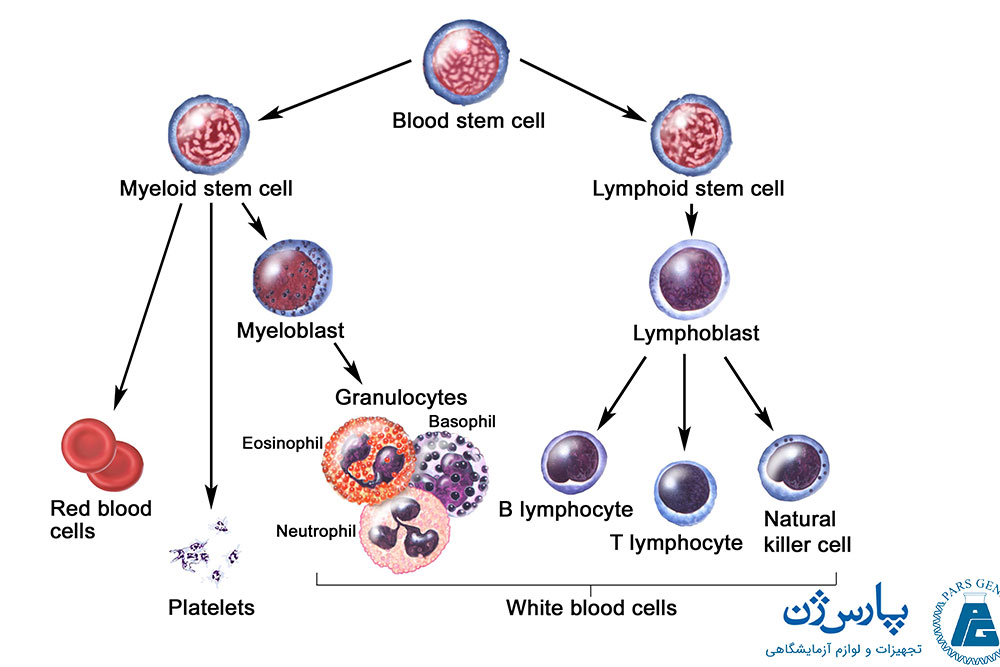
سلولهای بنیادی به طور مداوم تقسیم میشوند و سلولهای جدیدی تولید میکنند. برخی از سلولهای جدید به عنوان سلولهای بنیادی باقی مانده و برخی دیگر قبل از تشکیل سلولهای بالغ از یک سری مراحل بلوغ (سلولهای پیشساز و بلاست) عبور میکنند. سلولهای خونی بالغ از مغز استخوان وارد جریان خون میشوند. در زیر سلولهای خونی که در مغز استخوان ساخته میشوند، آورده شدهاند:
- گلبولهای
سفید از نوع لنفوسیت از سلولهای بنیادی لنفوئید تشکیل میشوند. سه نوع لنفوسیت
بالغ وجود دارد:
- لنفوسیتهای B آنتی بادیهایی را برای مقابله با باکتریها، ویروسها و غیره ایجاد میکنند.
- لنفوسیتهای T به لنفوسیتهای B در ساخت آنتی بادیها کمک میکنند.
- سلولهای کشنده طبیعی، انواعی از گلبولهای سفید هستند که در محافظت بدن در برابر عفونت نقش دارند.
- سایر سلولهای خونی دیگر مانند گلبولهای قرمز، پلاکتها، نوتروفیلها، بازوفیلها، ائوزینوفیلها و مونوسیتها، از سلولهای بنیادی میلوئید ایجاد میشوند.
تولید خون
بدن روزانه میلیونها سلول خون ایجاد میکند. هر نوع سلول طول عمر مشخصی دارد. به عنوان مثال، عمر گلبولهای قرمز به طور معمول حدود ۱۲۰ روز طول میکشد. برخی از گلبولهای سفید فقط چند ساعت یا چند روز زنده میمانند و بعضی دیگر ممکن است طول عمر بیشتری داشته باشند. هر روز میلیونها سلول خون در پایان عمر خود میمیرند و تجزیه میشوند. به طور معمول بین تعداد سلولهای خونی که در بدن تولید میشوند و تعداد سلول خونی که از بین میروند، یک تعادل مناسب وجود دارد. عوامل مختلفی به حفظ این تعادل کمک میکنند، به عنوان مثال، هورمونهای اختصاصی در جریان خون و مواد شیمیایی موجود در مغز استخوان به نام فاکتورهای رشد به تنظیم تعداد سلولهای خونی ساخته شده کمک میکنند. اریتروپویتین یک هورمون ساخته شده در کلیهها است که باعث افزایش تولید گلبولهای قرمز میشود و برای درمان برخی از اختلالات خونی مورد استفاده قرار میگیرد. این هورمون تحت عنوان EPO نیز شناخته میشود و یکی از شناختهشدهترین داروهای مورد استفاده در تقویت عملکرد ورزشی به شمار میآید. استفاده از این هورمون توسط آژانس جهانی مبارزه با دوپینگ ممنوع اعلام شده است.
خون، اکسیژن و مواد شیمیایی دیگر
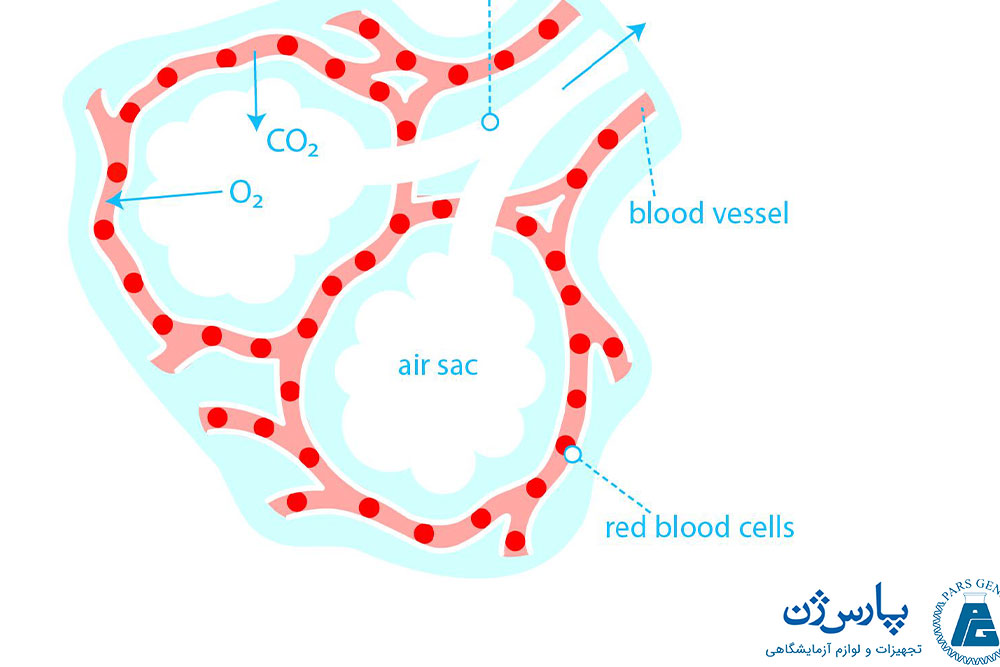
سلولهایی که اندامها و بافتهای بدن را تشکیل میدهند برای زنده ماندن به اکسیژن احتیاج دارند. علاوه بر این، سلولها دی اکسید کربن را به عنوان یک ماده دفعی تولید میکنند که باید از بدن خارج شود. یکی از اصلیترین کارکردهای خون انتقال اکسیژن و دی اکسید کربن در بدن است.
یک ترکیب پروتئینی به نام هموگلوبین در سلولهای قرمز خون وجود دارد. هموگلوبین تمایل بالایی برای برهمکنش اتصال با اکسیژن دارد. گلبولهای قرمز در جریان خون از درون ریهها عبور میکنند. در این حالت، اکسیژن موجود در ریهها به گلبولهای قرمز منتقل میشود و به هموگلوبین اتصال مییابد؛ سپس خون از ریهها به قلب میرود. قلب خون را به سراسر بدن پمپ میکند. هنگامی که گلبولهای قرمز خون با بافتهایی که به اکسیژن نیاز دارند در تماس هستند، هموگلوبین اکسیژن موجود در آن را آزاد میکند.
دی اکسید کربن تولید شده توسط بافتهای بدن نیز توسط خون به ریهها منتقل میشود. دی اکسید کربن با رسیدن به ریهها، از رگهای خونی و مجاری هوایی عبور کرده و در هنگام بازدم از ریهها خارج میشوند.
علاوه بر انتقال اکسیژن و دی اکسید کربن، خون حامل بسیاری از مواد شیمیایی و مواد مغذی لازم برای انجام فعالیتهای حیاتی سلولها است. این ترکیبات، شامل مواد مغذی تولید شده در هنگام گوارش مواد غذایی، مواد شیمیایی تولید شده توسط بدن (هورمونها و آنزیمها) و مواد زائد هستند. خون همچنین به ایجاد خاصیت بافری همه مواد شیمیایی مختلف بدن کمک میکند و با این کار باعث میشود که مایعات بدن بیش از حد اسیدی یا بیش از حد قلیایی نشوند.
خون و رگهای خونی
عملکرد اصلی رگهای خونی انتقال خون به سراسر بدن است. رگهای خونی در سراسر بدن یافت میشوند. پنج نوع اصلی رگهای خونی وجود دارند:
- سرخرگها یا شریانها
- سرخرگچه
- مویرگها
- سیاهرگها یا وریدها
- سیاهرگچه یا ونول
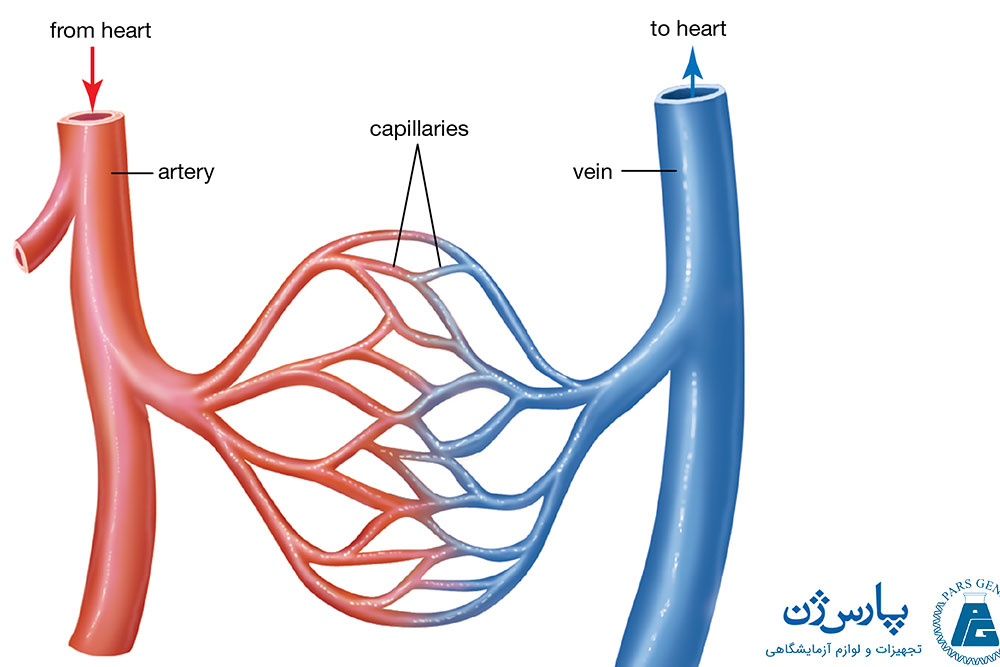
شریانها خون را از قلب به اندامهای دیگر منتقل میکنند. آنها در اندازههای متفاوت در سراسر بدن مشاهده میشوند. سرخرگچهها کوچکترین شریانهای بدن به شمار میآیند. آنها خون را به مویرگها تحویل میدهند. سرخرگچهها همچنین قادر به انقباض یا انبساط هستند و با انجام این کار، میزان ورود خون به مویرگها را کنترل میکنند.
مویرگها عروق ریزی هستند که سرخرگچهها را به سیاهرگچهها متصل میکنند. آنها دیوارههای بسیار نازکی دارند که باعث میشود، مواد مغذی از خون به داخل بافتهای بدن انتقال یابند. محصولات دفعی از بافتهای بدن نیز میتوانند به مویرگها وارد شوند. به همین دلیل مویرگها به عنوان رگهای مبادله کننده شناخته میشوند.
گروههایی از مویرگهای درون یک بافت به یکدیگر متصل میشوند تا رگهای کوچکی به نام سیاهرگچهها را ایجاد کنند. سیاهرگچهها خون را از مویرگها جمعآوری کرده و به سیاهرگها میریزند.
سیاهرگها یا وریدها، رگهای خونی هستند که خون را به قلب باز میگردانند. آنها ممکن است دارای دریچههایی باشند که خون را از قلب دور میکنند.
گروه خونی چیست؟
گروههای خونی، خون را براساس وجود و عدم وجود آنتی بادیهای خاص دستهبندی میکنند. این گروهبندیها همچنین آنتی ژنهای موجود در سطح سلول های خونی را در نظر میگیرند.
آنتی بادیها، پروتئینهایی در پلاسما هستند که سیستم ایمنی بدن را نسبت به وجود مواد خارجی که به طور بالقوه مضر تشخیص داده میشوند، آگاه میکنند. سیستم ایمنی بدن به این عوامل بیگانه و تهدید کننده حمله کرده و آنها را از بین میبرد. آنتی ژنها مولکولهای پروتئینی هستند که در سطح سلولهای مختلف قرار میگیرند.

گلبولهای قرمز دارای پروتئینهای خاصی در سطح خود هستند که آنتی ژنهای خونی نامیده میشوند. همچنین، پلاسما حاوی آنتی بادی است که در صورت وجود، به آنتی ژنهای خاصی حمله خواهند کرد. انواع مختلفی از آنتی ژنهای گلبولهای قرمز وجود دارند که براساس آنها انواع مختلفی از سیستمهای گروهبندی خونی ایجاد شدهاند که مهمترین آنها سیستم گروه خونی ABO و عامل ارهاش (Rh) هستند.
سیستم گروه خونی ABO
سیستم گروهبندی ABO اولین سیستمی بود که برای تعیین گروه خونی افراد شناسایی شد و مورد استفاده قرار گرفت. بر طبق این این سیستم، گروههای مختلف خونی به صورت زیر تعیین میشوند:
- اگر در سطح گلبولهای قرمز خون، آنتی ژنهای نوع A وجود داشته باشد، آنتی بادی ضد B نیز در پلاسما مشاهده میشود و در این حالت، گروه خونی فرد، A است.
- اگر روی سطح گلبولهای قرمز خون، آنتی ژنهای نوع B باشد، آنتی بادی ضد A نیز در پلاسما قرار دارد، به این ترتیب گروه خونی فرد، B است.
- اگر در سطح گلبولهای قرمز خون آنتی ژنهای نوع A و B موجود باشد و پلاسما فاقد آنتی بادی آنتی ژنهای A یا B باشد، گروه خونی فرد AB است.
- اگر روی سطح گلبولهای قرمز خون خود آنتی ژنهای نوع A و نوع B مشاهده نشود، آنتی بادیهای ضد A و ضد B را در پلاسما موجود باشند، در این حالت فرد گروه خونی O دارد.
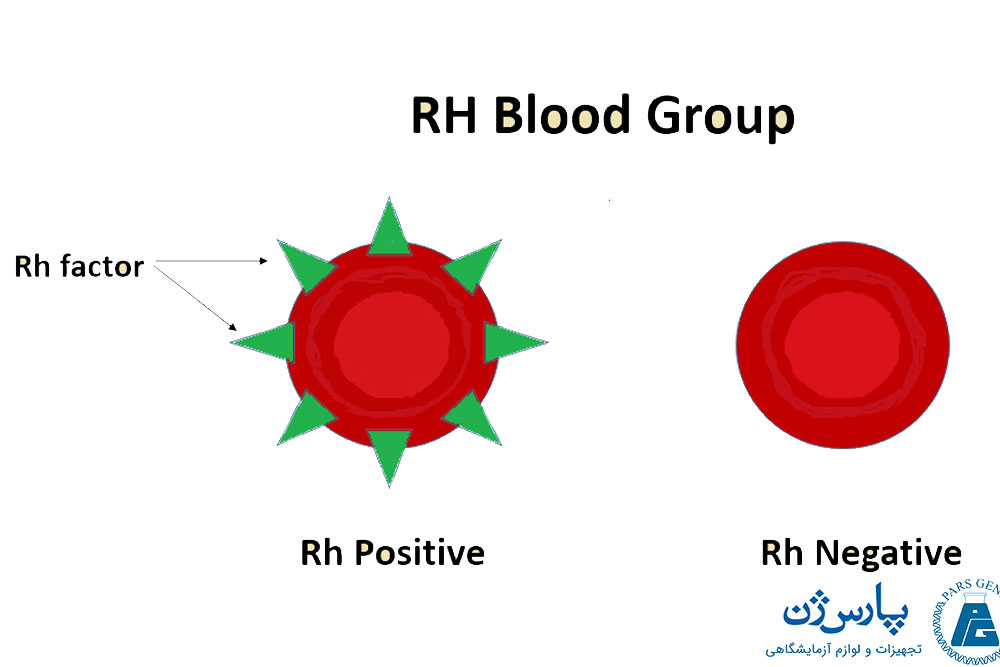
سیستم گروه خونی ارهاش
به دلیل وجود آنتی ژنهای «رزوس» (Rhesus) (به آن آنتی ژن یا فاکتور RhD نیز میگویند)، روی گلبولهای قرمز خون، بیشتر افراد ارهاش مثبت هستند، اما حدود ۳ نفر از هر ۲۰ انسان، آنتی بادیهای رزوس ندارند و به این ترتیب گروه خونی این افراد ارهاش منفی است.
نام گروه خونی
گروه خونی هر فرد به آنتی ژنهای موجود در سطح گلبولهای قرمز خون او بستگی دارد. با توجه به سیستمهای طبقهبندی ABO و Rh، گروههای خونی در هشت طبقه مختلف قرار میگیرند که به صورت زیر نامگذاری میشوند:
- · A مثبت (A+): اگر آنتی ژن A و Rhesus بر روی گلبولهای قرمز وجود داشته باشد، گروه خونی فرد A+ است.
- A منفی (A-): اگر آنتی ژن A روی گلبولهای قرمز موجود باشد اما فاقد عامل ارهاش باشد، گروه خونی A- است.
- B مثبت (B+): اگر آنتی ژنهای B و Rhesus بر روی گلبولهای قرمز مشاهده شود، گروه خونی فرد B+ تعیین میشود.
- B منفی(B-): اگر آنتی ژن B روی گلبولهای قرمز باشد،اما آنتی ژن Rhesus بر روی گلبولهای قرمز وجود نداشته باشد، در این حالت گروه خونی B- است.
- AB مثبت(AB+): اگر آنتی ژنهای A، B و Rhesus همگی بر روی گلبولهای قرمز مشاهده شوند، گروه خونی فرد AB+ نامیده میشود.
- AB منفی(AB-) اگر آنتی ژنهای A و B بر روی گلبول قرمز باشند ولی عامل ارهاش وجود نداشته باشد، در این حالت گروه خونی فرد به صورت AB- تعیین میشود.
- O مثبت(O+): اگر گلبولهای فرمز فاقد آنتی ژنهای A و B باشند و تنها آنتی ژن Rhesus داشته باشند، به این ترتیب گروه خونی فرد O+ است.
- O منفی(O-): اگر بر روی گلبولهای قرمز فردی هیچ یک از آنتی ژنهای A، B و Rhesus مشاهده نشود، در این صورت گروه خونی فرد O- است.
با توجه به تنوع گروههای خونی، برخی از آنها فراوانی بیشتری در جمعیتهای مختلف دارند، به طوری که گروه خونی O مثبت با فراوانی ۳۸ درصد و گروه خونی AB منفی با فراوانی ۱ درصد، به ترتیب بیشترین و کمترین فراوانی را در گروه خونی دارند. از سویی دیگر، ۸۵ درصد از مردم دنیا دارای فاکتور Rh هستند که به صورت گروههای خونی مثبت نامگذاری میشوند.
سایر گروههای خونی
بسیاری از انواع دیگر آنتی ژنها وجود دارند که ممکن است در سطح گلبولهای قرمز ایجاد شوند، به طوری که تاکنون بیش از ۶۰۰ آنتی ژن برای گروههای خونی شناسایی شده است؛ وجود این آنتی ژنها، موجب ایجاد گروههای خونی کمیاب و نادری در بین افراد میشود که از جمله این گروههای خونی میتوان به گروه خونی بمبئ، گروه خونی طلایی و .. اشاره کرد. با این حال، این آنتی ژنها بیشتر به عنوان سیستمهای فرعی گروه خونی طبقهبندی میشوند و به اندازه سیستمABO و رزوس اهمیت ندارند.
اهمیت گروه خونی
هنگام اهدا و دریافت عضو برای پیوند یا انتقال خون، گروه خونی یک فرد بسیار اهمیت دارد. در صورتی که گلبولهای قرمز اهدا کننده آنتی ژنی به جز آنتی ژن خونی فرد دریافت کننده داشته باشد، آنتی بادیهای درون پلاسمای دریافت کننده به سلولهای خونی جدید حمله خواهند کرد و این امر میتواند منجر به عوارض خطرناکی شود. به عنوان مثال، اگر فردی با گروه خونی B که دارای آنتی ژنهای B بر روی سطح گلبولهای قرمز خود است به فردی با گروه خونی A که دارای آنتی ژن A و آنتی بادیهای ضد B است، خون اهدا کند، آنتی بادیهای ضد B به سلولهایی حمله میکنند که آنتی ژن B دارند و در این حالت واکنشهای خطرناک و کشندهای در بدن فرد گیرنده ایجاد میشود.
علاوه بر مورد فوق، همان طور که در بالا اشاره شد، گلبولهای قرمز گاهی حاوی آنتی ژن دیگری به نام عامل Rh هستند. این عامل نیز در زمان انتقال خون اهمیت ویژهای دارد؛ به طوری که گروههای خونی Rh مثبت نمیتوانند به گروههای خونی Rh منفی خون اهدا کنند، زیرا با واکنش ایمنی در بدن فرد گیرنده مواجه میشوند.
خون گروهO را تمام گروههای خونی میتوانند دریافت کنند و به همین دلیل به عنوان گروه خونی دهنده شناخته میشود و افرادی که گروه خونی+ AB دارند، به طور کلی میتوانند از هر گروه، خون دریافت کنند.
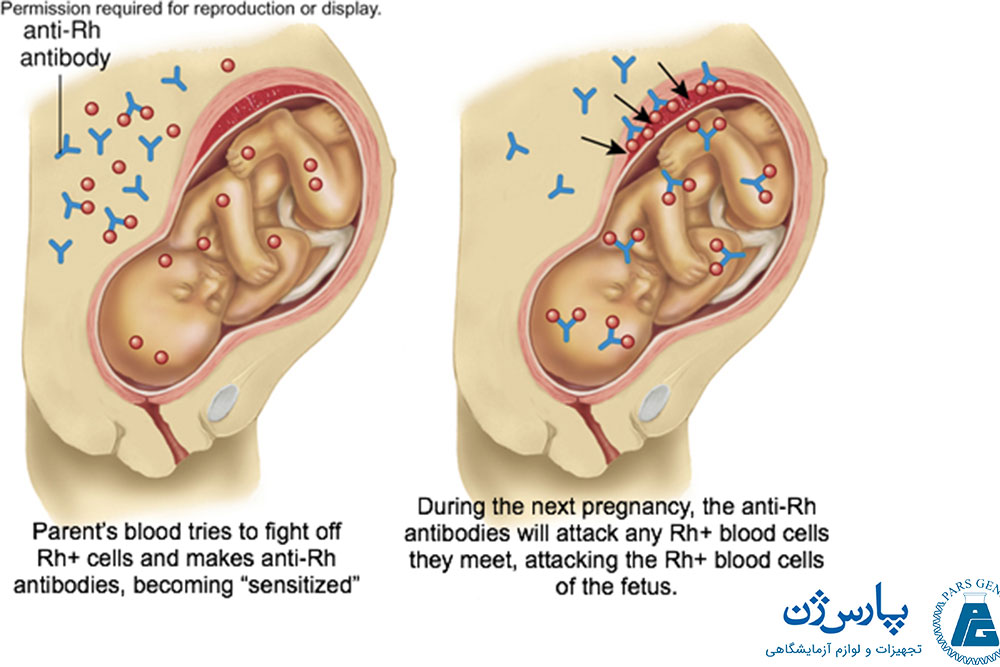
گروههای خونی در دوران بارداری نیز دارای اهمیت هستند. به عنوان مثال گروه خونی مادر ممکن است از نظر RhD متفاوت با گروه خونی جنین باشد، زیرا گروه خونی جنین میتوانند مشابه گروه خونی پدر باشد. اگر مادر RhD منفی باشد و جنین دارای گروه خونی RhD مثبت باشد، این شرایط میتواند خطرات زیادی را برای جنین به همراه داشته باشد، زیر آنتی بادی ضد Rh در پلاسمای خون مادر به عامل Rh خون جنین حمله میکند.
تعیین گروه خونی
یکی از آزمایشهای رایج در آزمایشگاههای خون شناسی، تعیین گروه خونی افراد است. در حال حاضر کیتهای برای این منظور مورد استفاده قرار میگیرد که در کوتاهترین زمان گروه خونی را با استفاده از چند قطره خون مشخص میکند. برای انجام این آزمون نمونه خون فرد با آنتی بادیهای ضد A و B مخلوط میشود. در این حالت، به نمونه زمان داده میشود، سپس نمونه برای ایجاد لخته مورد بررسی قرار میگیرد. اگر سلولهای خونی به هم بچسبند و لخته ایجاد کنند، به این معنی است که خون با یکی از آنتی بادیها واکنش نشان میدهد. به عنوان مثال، که اگر قطره خون در حضور آنتی بادی ضد A لخته شد، گروه خونی فرد A است.
لخته شدن خون چگونه است؟
خون درتمام طول حیات یک انسان به طور مداوم و یکنواخت در سراسر بدن گردش میکند، اما میتواند در اثر ایجاد جراحت یا بریدگی به سرعت لخته شده و متوقف شود. لختههای خون در هنگامی که موجب توقف خونریزی میشوند، یک عمل نجات بخش به شمار میآیند، اما در صورتی که بدون وجود جراحت این لختهها در رگهای خونی ایجاد شوند، ممکن است فرد را با خطراتی مانند حمله قلبی، سکته مغزی و سایر مشکلات خطرناک پزشکی مواجه کند.
فرایند ایجاد لخته خون طبیعی با یک سری فعل و انفعالات شیمیایی همراه است که در زیر به آنها اشاره میشود:
- ایجاد پلاکهای پلاکتی: زمانی که جراحتی در رگهای خونی به وجود میآید با آزاد شدن محرکیهایی از ناحیه جراحت و بافتهای اطراف آن، عوامل لخته کننده خون و پلاکتها به منطقه خونریزی منتقل شده و در کنار هم قرار میگیرند و به یکدیگر متصل میشوند. براساس این عمل، پلاکتها در نهایت پلاکهای جامدی بر روی ناحیه آسیب دیده یا زخم تشکیل میدهند.
- رشد لخته: عوامل پروتئینی لخته کننده موجود در خون با سیگنالهایی که برای یکدیگر ارسال میکنند، باعث ایجاد واکنش سریع زنجیرهای میشوند. عوامل لخته کننده موجب انقباض رگها در ناحیه آسیب و کاهش جریان خون به آن بخش میشوند. در این مرحله، پروتئین پروترومیبین فعال شده و به شکل ترومیبن در میآيد. ترومبین موجب ایجاد فیبرهای نامحلول فیبرین از فیبرینوژن میشود. فیبرینها به شکل یک توری سلولهای خونی در ناحیه زخم را به دام میاندازند و لخته ایجاد شده را گسترش میدهند تا خونریزی به طور کامل متوقف شود.
- در این مرحله واکنشهایی که موجب رشد لخته میشوند، متوقف شده و پروتئینهای دیگر خونی از فعالیت بیشتر عوامل لخته جلوگیری کرده و موجب توقف رشد لخته میشوند.
با بهبود بافت آسیب دیده، بدن به تدریج لخته ایجاد شده را تجزیه میکند. رشتههای فیبرین تجزیه شده و پلاکتها و سلولهای خونی موجود در لخته به خون باز میگردند.
همان طور که در بالا اشاره شد، اگر یک لخته خون در رگ خونی سالم شکل بگیرد، میتواند مشکلات جدی ایجاد کند. بنابراین، برخی از مواد شیمیایی در خون وجود دارند که مانع از تشکیل لختهها و برخی مواد شیمیایی در تشکیل لختهها نقش دارند. به این ترتیب، بین تشکیل لخته و جلوگیری از لخته شدن خون، تعادل برقرار است. به طور معمول، اگر رگ خونی آسیب یا جراحتی نداشته باشد، تعادل به نفع جلوگیری از ایجاد لخته در رگهای خونی است.
برخی از انواع اختلالات خونی
خون مایعی است که در سراسر بدن به گردش در میآید و به همین دلیل است که هر گونه تغییر و اختلال در عملکرد آن میتواند مشکلات زیادی را در سلامت فرد ایجاد کند. در این بخش به بررسی انواع اختلالات ناشی از مشکلات خونی میپردازیم:
مشکلات سلولهای خونی
- کم خونی (Anaemia): کم خونی به این معنی است که بدن گلبولهای قرمز کمتری نسبت به حد معمول دارد یا در هر گلبول قرمز هموگلوبین کمتری نسبت به حد طبیعی موجود است. غلظت نرمال هموگلوبین (Hb) در مردان بالغ ۱۳۰-۱۸۰ گرم در لیتر و در زنان بالغ و غیرباردار در حدود ۱۱۵-۱۶۵ گرم در لیتر است. علل بسیاری برای ایجاد کم خونی در بدن وجود دارند. به عنوان مثال، شایعترین علت کم خونی در بسیاری از مناطق جهان فقدان آهن به شمار میآید. (آهن برای ساخت هموگلوبین مورد نیاز است.) از دیگر دلایل آن میتوان به کمبود ویتامین B12 یا فولات که برای ساخت گلبولهای قرمز خون لازم است، اشاره کرد. ناهنجاریهای تولید گلبولهای قرمز نیز میتوانند باعث کم خونی شوند. اختلالات ژنتیکی مختلفی مانند کم خونی سلول داسی شکل و تالاسمی نیز از عوامل ایجاد کم خونی در بدن به شمار میآیند.
- وجود بیش از حد گلبولهای قرمز: در این نوع اختلال که به آن «پلی سیتمی» (polycythaemia) گفته میشود، تعداد گلبولهای قرمز خون به حدی بالا است که مشکلاتی را در روند طبیعی بدن ایجاد میکندو وجود این اختلال میتواند دلایل مختلفی داشته باشد.
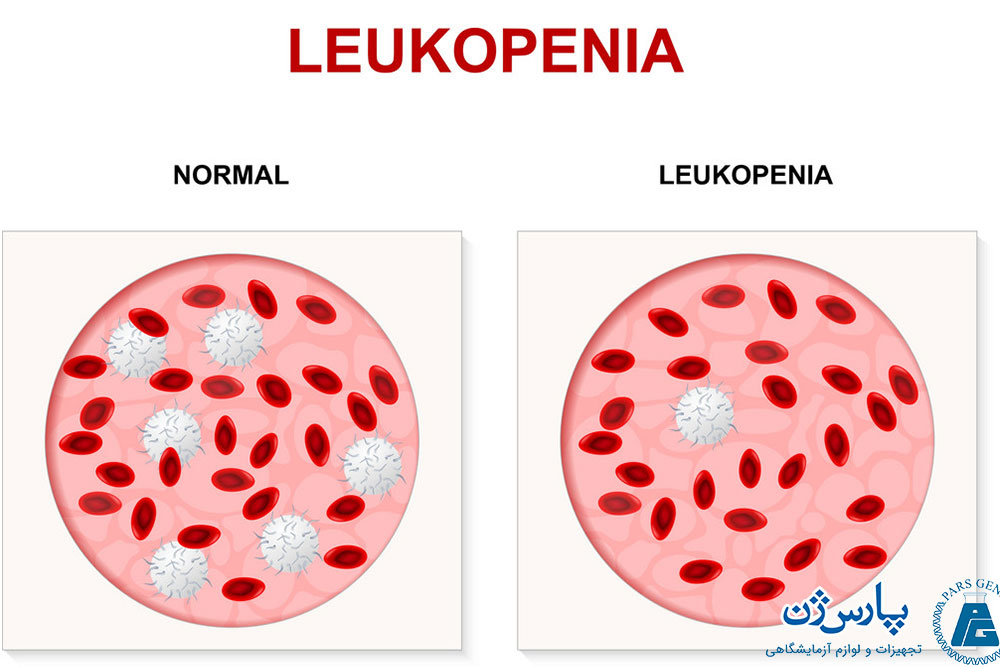
- کمبود گلبولهای سفید: این بیماری خونی «لکوپنی» (leukopenia) نام دارد. بسته به نوع گلبول سفیدی که کاهش یافته است، میتوان آن را «نوتروپنی» (neutropenia)، «لنفوپنی» (lymphopenia) یا «ائوزینوپنی» (eosinopenia) نامید. دلایل مختلفی برای ایجاد این اختلال در بدن وجود دارند.
- وجود
بیش از حد گلبولهای سفید: این اختلال به «لکوسیتوز» (leukocytosis)
معروف است. بسته به نوع گلبول سفید افزایش یافته، به آن «نوتروفیلیا» (neutrophilia)،
«لنفوسیتوز» (lymphocytosis)، «ائوزینوفیلیا»(eosinophilia)، «مونوسیتوز» (monocytosis)
یا «بازوفیلیا» (basophilia) گفته میشود. دلایل مختلفی برای بروز این اختلال وجود دارد که از
جمله آنها میتوان به موارد زیر اشاره کرد:
- عفونتهای مختلف میتواند باعث افزایش گلبولهای سفید شوند.
- برخی از آلرژیها میتوانند موجب ائوزینوفیلیا را در بدن شوند.
- لوسمی نوعی سرطان خون است که در آن تعداد زیادی سلول خون غیرطبیعی در بدن به وجود میآیند که اغلب این سلولهای خونی، گلبولهای سفید هستند. نوع لوسمی بستگی به نوع گلبول سفید غیرطبیعی دارد.
- کمبود پلاکتها: کاهش غیرطبیعی پلاکتهای خونی باعث بروز نوعی اختلال در بدن به نام «ترومبوسیتوپنی» (thrombocytopenia) میشود. این اختلال که ممکن است دلایل مختلفی داشته باشد و موجب ایجاد کبودی در بدن و خونریزیهای مکرر شود.
- افزایش بیش از حد پلاکتها: وجود بیش از حد طبیعی پلاکتها در خون موجب بروز اختلالی به نام «ترومبوسیتمی» یا ترومبوسیتوز (thrombocythaemia) در بدن میشود. این بیماری به دلیل بروز اختلالاتی در سلولهای مغز استخوان به وجود میآيد.
اختلالات خونریزی
در صورت آسیب دیدن یا ایجاد جراحت در رگهای خونی، شرایط مختلفی وجود دارند که بدن ممکن است با خونریزی بیش از حد مواجه شود، از جمله این شرایط میتوان به موارد زیر اشاره کرد:
- کمبود پلاکتهای خونی یا ترومبوسیتوپنی
- در برخی از اختلالات ژنتیکی ممکن است یک یا چند عامل لخته کننده خون در بدن تولید نشوند. مشهورترین این اختلالات ژنتیکی هموفیلی A است که در افرادی رخ میدهد که فاکتور خونی VIII را تولید نمیکنند.
- کمبود ویتامین K میتواند بدن را با خطر ایجاد خونریزیهای مکرر روبرو کند، زیرا وجود این ویتامین برای تولید فاکتورهای خاص لخته کننده خون ضروری است.
- اختلالات کبد ممکن است گاهی اوقات باعث بروز مشکلات خونریزی در بدن شوند، زیرا کبد اغلب عوامل لخته را تولید میکند.
بیماریهای انعقاد خون یا ترومبوفیلیا (thrombophilia)
گاهی اوقات ممکن است، یک لخته خون در رگ خونی سالم و بدون آسیب دیدگی شکل گیرد که مشکلات خاصی را برای سلامت بدن ایجاد میکنند، از جمله این مشکلات میتوان به موارد زیر اشاره کرد:
- لخته خون که در یک شریان قلبی (عروق کرونر) یا در شریان مغزی تشکیل میشود، علت اصلی حمله قلبی و سکته مغزی به شمار میآید. پلاکتها در کنار تکههای مواد چربی (آتروم) در رگهای خونی به صورت متراکم تجمع مییابند و مکانیسم لخته شدن را فعال میکنند.
- جریان خون آهسته باعث میشود لخته خون سریعتر از حد معمول تشکیل شود؛ این یکی از عوامل ترومبوز وریدی عمقی (DVT) به شمار میآید. بیماری ترمبوز وریدی عمقی شرایطی است که در آن یک لخته خون در ورید پا شکل میگیرد.
- برخی شرایط ژنتیکی میتواند لخته شدن خون را راحتتر از حد معمول انجام دهد.
- برخی از داروها میتوانند بر مکانیسم لخته شدن خون تأثیر بگذارند یا میزان تولید برخی از عوامل لخته کننده را افزایش دهند که همین امر ممکن است منجر به افزایش احتمال لخته شدن خون میشود.
- اختلالات کبد ممکن است بعضی اوقات باعث ایجاد مشکلات انعقادی شوند، زیرا کبد در تولید برخی از عوامل و فاکتورهای انعقادی دخیل است.
برخی دیگر از اختلالات خونی
- خونریزی (Haemorrhage): خونریزی به دو صورت در بدن اتفاق میافتد، گاهی این خونریزی به صورت خروج خون از رگها و به صورت آشکار رخ میدهد و در برخی مواقع خونریزی به صورت داخلی و در ارگانهای داخلی بدن ایجاد میشود که قابل مشاهده و آشکار نیستند.
- هماتوم (Hematoma): تجمع و تراکم خون در بافتهای بدن را هماتوم میگویند. خونریزی داخلی اغلب باعث ایجاد هماتوم میشود.
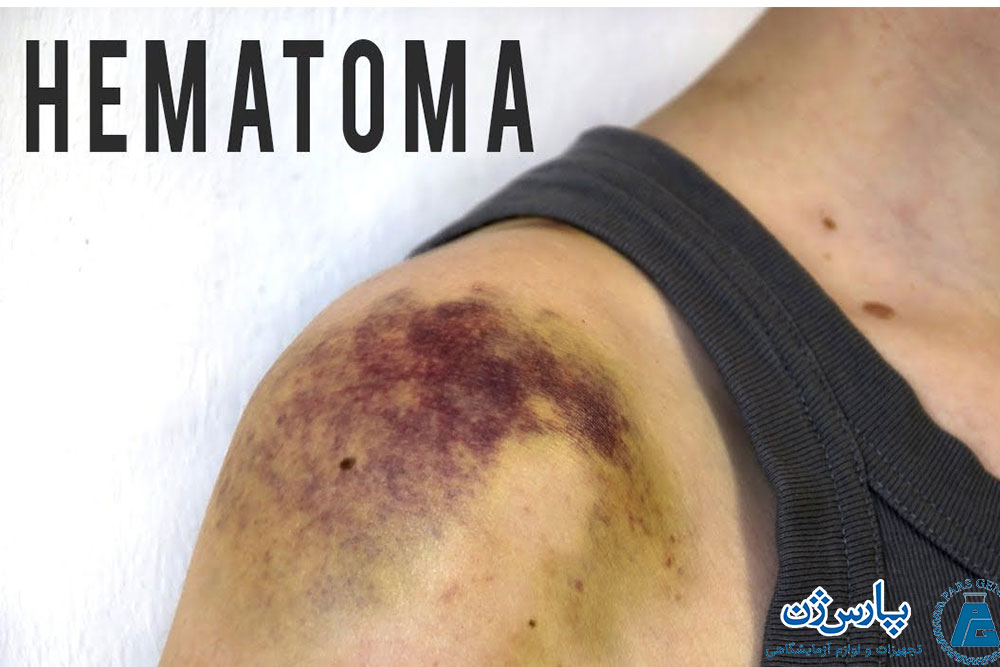
- مولتیپل میلوما (Multiple myeloma): نوعی سرطان خون در سلولهای پلاسما محسوب میشود که مشابه بیماری لوسمی است. این بیماری اغلب با کم خونی، نارسایی کلیه و میزان کلسیم بالای خون همراه است.
- لنفوم (Lymphoma): نوعی سرطان خون است که در آن سلولهای سفید خون به طور غیرطبیعی در غدد لنفاوی و سایر بافتها تکثیر میشوند. بزرگ شدن بافتها و اختلال در عملکرد خون در نهایت میتوانند باعث نارسایی اندامها شوند.
- کم خونی: اختلالی که در آن تعداد گلبولهای قرمز خون به صورت غیرطبیعی کاهش مییابد را کم خونی میگویند. خستگی و تنگی نفس از علائم این بیماری است.
- کم خونی همولیتیک (Hemolytic anemia): کم خونی ناشی از لیز شدن سریع تعداد زیادی گلبول قرمز (همولیز) را کم خونی همولیتیک میگویند. نقص سیستم ایمنی یکی از دلایل بروز این نوع از کم خونی به شمار میآید.
- هموکروماتوز (Hemochromatosis): نوعی اختلال است که باعث ایجاد بیش از حد آهن در خون میشود. آهن اضافی موجود، در کبد، لوزالمعده و سایر اندامها رسوب میکند و باعث مشکلات کبدی و دیابت میشود.
- بیماری کم خونی سلول داسی شکل (Sickle cell disease): یک بیماری ژنتیکی است که در آن سلولهای قرمز خون به طور دورهای شکل مناسب خود را از دست میدهند (به جای شکل دیسکی به صورت داسی شکل میشوند). سلولهای خونی تغییر شکل یافته در بافتها رسوب میکنند و باعث ایجاد درد و آسیب اعضای بدن میشوند.
- باکتریمیا (Bacteremia): عفونت باکتریایی خون، باکتریمیا نام دارد که از جمله عفونتهای خونی خطرناک است و اغلب نیاز به بستری شدن در بیمارستان و تزریق مداوم آنتی بیوتیک به رگها دارد.
- مالاریا (Malaria): عفونت گلبولهای قرمز توسط انگل پلاسمودیوم منتقل شده توسط پشه موجب بروز بیماری مالاریا میشود. از علائم بیماری مالاریا میتوان به تب، لرز و آسیب احتمالی اعضای بدن اشاره کرد.
- ترومبوسیتوپنی (Thrombocytopenia): این اختلال در اثر تعداد غیرطبیعی پلاکتها در خون به وجود میآيد. ترومبوسیتوپنی شدید ممکن است منجر به بروز خونریزیهای مکرر شود.
- لکوپنی (Leukopenia): کاهش غیرطبیعی گلبولهای سفید خون موجب بیماری لکوپنی میشود. این بیماری در شرایط بروز عفونت، سیستم ایمنی بدن را با شرایط دشواری روبرو میکند.
- انعقاد درون رگی منتشر (DIC): این اختلال یک فرآیند کنترل نشده انعقاد خون و لخته شدن همزمان در رگهای خونی بسیار کوچک به شمار میآيد و معمولاً از عفونتهای شدید یا سرطان ناشی میشود.
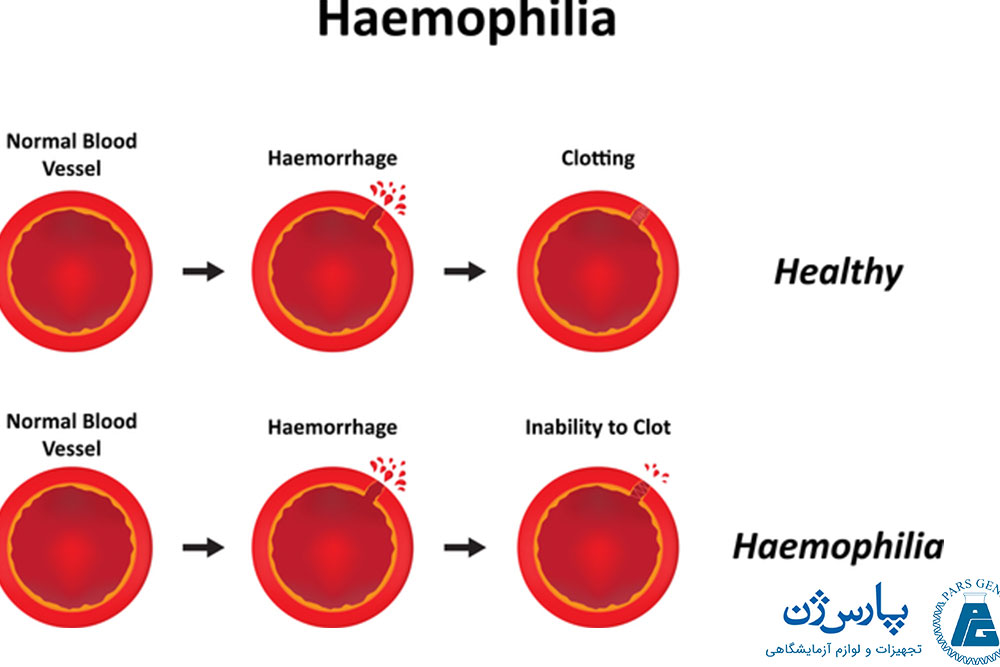
- هموفیلی (Hemophilia): نقص ارثی (ژنتیکی) پروتئینهای لخته کننده خون موجب بروز بیماری هموفیلی میشود. از علائم این بیماری میتوان به خونریزی مکرر یا کنترل نشده اشاره کرد.
- ترومبوز (Thrombosis): شرایط بیشماری میتواند منجر به لخته شدن خون در رگها شوند. حمله قلبی، سکته مغزی یا لخته شدن خون در پاها یا ریهها از نتایج احتمالی این اختلال به شمار میآیند.
- پلی سیتمی (Polycythemia): افزایش غیرطبیعی تعداد گلبولهای قرمز در خون موجب بروز این اختلال میشود.
- ترومبوز وریدی عمقی (DVT): لخته شدن خون در سیاهرگهای عمقی به خصوص وریدهای پا موجب بروز این بیماری خطرناک میشود، زیرا این لختههای خونی ممکن است در معرض جابجایی قرار گیرند و به سمت ریهها حرکت کنند و باعث آمبولی ریوی (PE) شوند.
- انفارکتوس میوکارد (MI): انفارکتوس که معمولاً حمله قلبی نامیده میشود، هنگامی رخ میدهد که یک لخته خون به صورت ناگهانی در یکی از عروق کرونر که خون قلب تأمین را میکنند، ایجاد شود.
منابع: Britanica، medical news today،patient